L’enfance est souvent associée à une peau homogène. À l’adolescence, les premières modifications cutanées apparaissent progressivement : une peau plus grasse, puis l’apparition de lésions sur le visage, parfois sur le corps. L’acné s’installe alors de façon graduelle. Il s’agit d’une affection fréquente à cette période de la vie.
Qu’est-ce que l’acné ?
L’acné est une maladie inflammatoire chronique du follicule pilosébacé. Elle survient majoritairement à l’adolescence et implique trois éléments :
le kératinocyte du follicule pilosébacé,
la glande sébacée,
une bactérie anaérobie, Cutibacterium acnes.
La forme la plus courante est l’acné dite « juvénile polymorphe ». Les autres formes correspondent à des présentations cliniques spécifiques.
Origine et mécanismes
Le visage comporte environ 300 000 glandes sébacées, réparties de manière régulière (environ 400 par cm²). Leur rôle est de produire le sébum, destiné à protéger la peau.
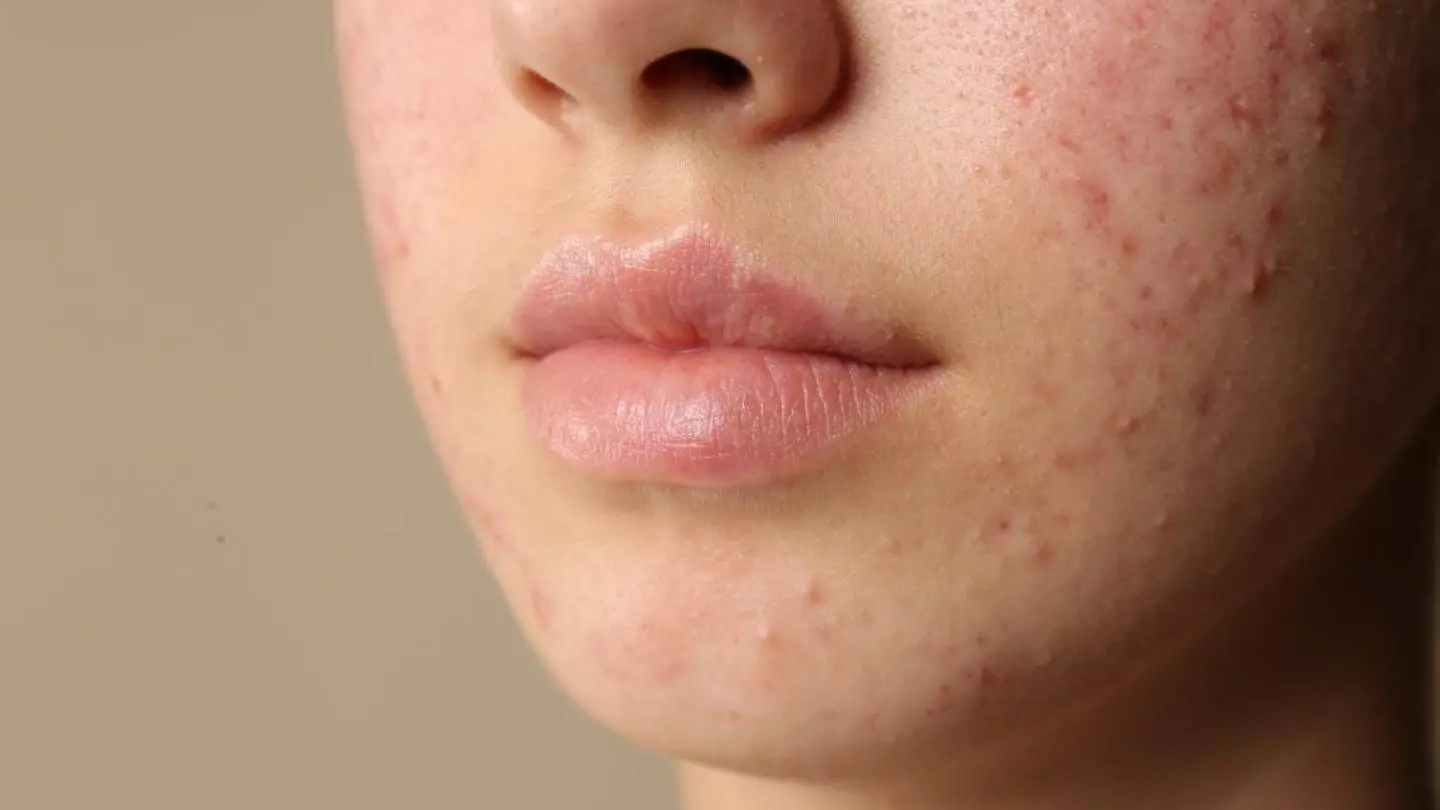
À la puberté, les premières manifestations cutanées apparaissent le plus souvent sur le visage : la peau devient plus grasse, puis se couvrent de lésions blanches, noires ou rouges.
La séborrhée constitue l’élément initiateur de l’acné. Elle se traduit par un aspect brillant et huileux de la peau, en particulier dans la zone médiofaciale, et s’associe fréquemment à une hyperséborrhée du cuir chevelu.
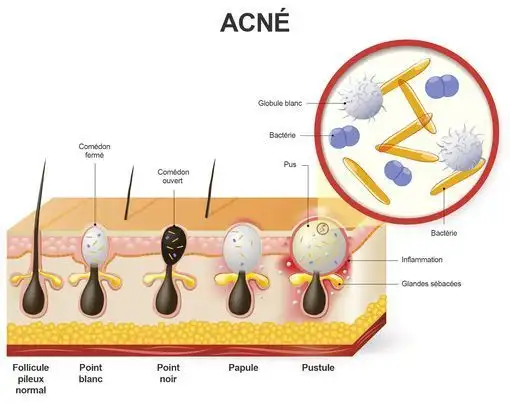
Les différentes lésions
Comédon ouvert (point noir) : bouchon de sébum et de kératine obstruant l’orifice folliculaire. La coloration sombre est liée à l’oxydation des graisses et à la mélanine.
Comédon fermé (microkyste) : accumulation de sébum et de kératine dans un follicule fermé, prenant l’aspect d’une petite élevure blanchâtre de 0,1 à 3 mm.
Papule : lésion inflammatoire inférieure à 5 mm, pouvant apparaître spontanément ou après inflammation d’une lésion rétentionnelle, parfois suite à une manipulation.
Pustule : évolution possible d’une papule inflammatoire.
Nodule : lésion inflammatoire profonde, douloureuse à la palpation, de diamètre supérieur à 5 mm.
Les changements à la puberté
À l’adolescence, les glandes sébacées augmentent significativement de taille, parfois de plus de 100 %. La production de sébum peut alors être multipliée par 10 à 20 par rapport à l’enfance. La peau devient plus épaisse et plus grasse.
Cette stimulation est liée aux hormones sexuelles produites à la puberté, en particulier celles ayant une action sur la glande sébacée.
Quelques données épidémiologiques
L’acné apparaît le plus souvent autour de la puberté. Elle concerne environ 80 % des personnes âgées de 12 à 20 ans. Les formes sévères représentent environ 15 à 20 % des cas.
Par ailleurs, l’acné de l’adulte, notamment chez la femme, est de plus en plus observée et concerne environ 25 % des femmes.
Facteurs pouvant aggraver l’acné
Alimentation
Le lien entre alimentation et acné reste discuté. Les données actuelles suggèrent une association faible entre une consommation importante de lait et l’acné chez l’adolescent, sans justification de régimes pauvres en lait.
Un lien probable existe avec une consommation accrue de sucres rapides. En revanche, l’aggravation de l’acné par le chocolat n’est pas démontrée.
Aucun régime spécifique n’est recommandé. Une alimentation saine et équilibrée, avec une limitation des glucides, est conseillée.
Exposition solaire
Le soleil peut améliorer transitoirement certaines lésions, notamment sur le dos. Toutefois, il provoque un épaississement de la couche cornée pouvant entraîner une aggravation secondaire, souvent observée à l’automne.
Autres facteurs
Les données concernant le tabac, les habitudes de toilette, le surpoids ou le syndrome des ovaires polykystiques sont contradictoires. Le rôle du stress est en revanche reconnu, via la sécrétion de neuromédiateurs agissant sur la glande sébacée.
Facteurs associés à la sévérité
Un antécédent familial d’acné au premier degré, en particulier maternel, est le principal facteur associé aux formes sévères. Il peut être lié à un début plus précoce, parfois prépubertaire, ainsi qu’à une résistance ou à une rechute après traitement par isotrétinoïne.
L’acné juvénile polymorphe
Il s’agit de la forme la plus fréquente. Elle débute généralement vers 12–13 ans chez la fille et un à deux ans plus tard chez le garçon. Elle associe des lésions rétentionnelles et inflammatoires, principalement sur le visage, avec une possible extension au cou et au tronc (gouttière sternale, épaules, dos).
Les lésions observées peuvent inclure :
comédons fermés,
comédons ouverts,
papules et pustules,
nodules,
cicatrices d’acné (hypotrophiques, hypertrophiques, érythémateuses ou hyperpigmentaires).
Principes de prise en charge
La prise en charge dépend du type de lésions et du degré de sévérité.
Traitements locaux
Ils sont choisis selon la nature prédominante des lésions. Certaines associations peuvent être proposées afin d’obtenir une action complémentaire et de limiter les effets indésirables. Les traitements sont appliqués sur l’ensemble des zones concernées, sans friction, le plus souvent le soir.
Traitements oraux
Plusieurs options existent selon la sévérité :
les antibiotiques, utilisés sur des périodes de trois à quatre mois pour leur action anti-infectieuse et anti-inflammatoire,
l’isotrétinoïne, pouvant induire une rémission prolongée,
le gluconate de zinc, principalement actif sur les lésions inflammatoires superficielles,
certaines hormonothérapies chez la femme, dans un cadre contraceptif adapté.
Approches non médicamenteuses
Le choix des soins cosmétiques est essentiel. Un gel nettoyant au pH proche de celui de la peau est recommandé. Les crèmes hydratantes doivent être non comédogènes et peu allergisantes.
L’utilisation de masques, gommages, laits non rincés ou de maquillages inadaptés, notamment en poudre, peut aggraver l’acné. Les crèmes teintées sont à privilégier.
Les peelings chimiques superficiels peuvent, dans certaines situations, être envisagés.
Acné et retentissement psychologique
L’acné peut altérer la qualité de vie et le moral. À l’adolescence, période de construction identitaire, cette atteinte cutanée peut être associée à une fragilité psychologique, avec des syndromes dépressifs parfois présents.
Il est important d’en parler lors de la consultation médicale afin d’envisager une prise en charge adaptée, à la fois dermatologique et psychologique, lorsque cela est nécessaire.